자궁내막암
역학
자궁내막암(자궁체부암)은 우리나라에서는 자궁경부암, 난소암에 이은 발생 빈도를 보이는 부인암으로 2002년도에는 709명의 신환이 발생하였다.
주로 부유하고 비만하며 자녀가 적은 여성에서 발생하나 점차 젊은 여성에서도 자궁내막암의 발생이 증가하는 경향이 있다.
원인인자로서 에스트로겐의 역할이 중요한데 프로게스테론의 길항이 없는 에스트로겐에 노출이 증가되는 경우 - 호르몬 보충요법, 비만, 무배란성 주기, 에스트로겐 분비 종양 - 자궁내막암의 위험을 증가시키는 반면, 에스트로겐의 노출을 감소시키거나 프로게스테론치를 증가시키는 어떤 요소 - 피임약 또는 흡연 - 들은 방어 효과가 있다.
위험인자
정확한 원인은 모르지만 자궁체부암은 정상, 위축 또는 증식형의 자궁내막에서 발생할 수 있다. Bokhman(1983)은 두 가지의 다른 기전이 있다고 주장하였는데, 하나는 내인성 또는 외인성의 에스트로겐에 노출된 기왕력이 있는 경우로 자궁내막증식증에서 시작하여 암으로 진행되며, 이 경우에는 예후가 좋다. 다른 하나는 위축성 또는 불활성의 자궁내막으로부터 자연발생적으로 생기는 경우로 분화가 좋지 않고 예후도 나쁘다. 자궁체부암을 가진 환자에서 자주 발견되는 위험인자는 비만, 낮은 가임 횟수, 지발 폐경(52세 이후), 폐경 후 출혈 증가, 무배란 등이다.
임상 양상
폐경기에 출혈하는 모든 환자, 자궁농양을 가진 폐경기 환자, 자궁경부 세포진에서 자궁내막세포를 보이는 무증상의 폐경기 여성, 월경 중간 출혈이나 과월경을 보이는 폐경 주위기 여성, 부정 출혈을 나타내는 폐경 전 환자, 특히 무배란의 기왕력이 있을 때에는 자궁내막암 유무를 철저히 검사하여야 한다. 자궁내막암의 90%에서 부정 질출혈이 있으며 특히 대부분 폐경기 출혈을 나타낸다. 폐경기 출혈의 일반적인 원인으로는 외부 에스트로젠, 위축성 내막염/질염, 자궁내막암, 자궁내막 또는 경부 폴립, 자궁경부암 등이 있다. 폐경 주위기나 폐경 전기에 월경중 출혈이나.
극심한 출혈이 있으면 자궁내막암을 의심해야 한다. 이러한 증상을 ‘호르몬 부조화’ 라고 생각하여 진단이 늦어질 수 있다. 40세 이하에서도 자궁내막암의 가능성을 염두에 두는 것이 조기 진단에 필수적이다.
진단 및 수술 전 검사
자궁체부암이 의심되는 모든 환자들은 자궁경관 소파(Endocervical Curettage) 및 자궁내막 조직검사(Endometrial Biopsy)를 시행해야 한다. 자궁경검사(hysteroscopy)가 도움이 된다.
방광경 및 직장경은 방광이나 직장 침윤이 의심스러울 때 필수적이다. 경직장조영술은 대변에 혈흔이 있거나 배변 습관이 최근에 변했을 때는 필수적인데 대장암을 동반할 때도 있기 때문이다.
골반 및 복강 컴퓨터 단층촬영은 간기능 검사 이상이 있거나 임상적으로 간 종대가 있을 때, 상복부에 종괴가 촉지될 때, 골반내 종괴가 촉지될 때, 복수가 있을 경우에 전이 정도를 결정하기 위해 도움이 될 수 있다.
임상적 평가 및 병기 설정
자궁내막암의 병기는 수술을 통한 외과적 병기를 따른다.
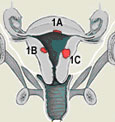
| 1기 : 암이 자궁 체부에 국한되어 있는 경우 |
|
|---|---|
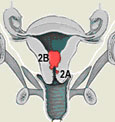
| 2기: 자궁체부와 자궁경부를 침범하였으나자궁 외로 퍼지지는 않음 |
|
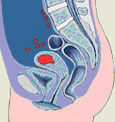
| 3기: 자궁 밖으로 퍼졌으나 골반을 벗어나진 않음 |
|
| 4기: 골반 밖으로 전이되거나 방광이나 직장 점막 침범 |
|
치료
자궁내막암 치료의 기본은 자궁절제술 및 양측 부속기 절제술로, 가능하면 모든 환자에서 시행해야 한다.
병기와 분화도에 따라 질환의 재발을 방지하고 림프절 침윤을 치료하기 위해서 보조적인 방사선치료가 필요하게 된다. 자궁내막암의 치료에서 방사선치료의 역할에 대해서는 잘 조직된 연구 결과가 적어 방사선치료가 실제 생존율을 향상시키는지 현재로서는 일치된 결론이 없는 상태이나, 수술 병기결정 및 초기 전이의 경로, 예후인자에 대한 지식의 축적으로 임상 의사들은 보조적인 방사선치료를 적절하게 적용하고 있다.
 Banner Title
Banner Title
