자궁경부암
역학
침윤성 자궁경부암은 45-55세 사이의 경산부에서 호발하며 사회경제적으로 불리한 계층, 조기 성 경험, 다수의 성 파트너, 흡연자에서 더 많이 발생한다.
자궁경부암은 성병과 유사한 특성을 지니고 있어, 성관계를 했던 여성의 숫자와 관련이 있으며 그 남성 배우자의 여성 배우자수와도 연관이 있다.
현재까지의 여러 연구를 통해 자궁경부암의 원인인자는 인유두종 바이러스(Human papillomavirus; HPV)로 밝혀졌고, HPV는 자궁경부암 발생의 필요조건(Necessary Cause)로 여겨지고 있다.
즉, HPV감염이 먼저 일어 나고, 여기에 다른 공인자(cofactor)가 관여하여 자궁경부상피의 악성화가 이루어 진다고 알려져 있다.
현재 자궁경부암의 발암에 관여하는 공인자로는 HPV이외의 다른 감염체, 임신력, 경구피임제 사용, 흡연 등과 같은 외부요인과 숙주의 유전적 감수성(genetic susceptibility)과 같은 숙주요인, 그리고 바이러스의 양이나 감염의 지속, 바이러스의 변체와 같은 바이러스 요인 등이 있다.
특히 자궁경부암에서 검출되는 HPV의 아형(subtype)으로 HPV 16형이 50%, 18형이 10-20%를 차지하고 있어 이들 두 가지 아형이 대표적인 고위험군으로 분류된다.
자연사와 전이형태
자궁경부암은 자궁경부의 편평원주상피세포결합부(squamocolumnar junction)에서 발생하며, 이형성증과 상피내암이라는 전구병변이 선행된다.
대부분의 학자들이 이형성증에서 상피내암을 거쳐 침윤암으로 진행한다는 점에는 동의하고 있으며, 경과 시간에 대하여는 이견이 있으나 대개 10년 정도로 추정하고 있다.
상피내암 환자가 치료를 받지 않는 경우 10년 후에 30% 정도에서 침윤암이 발생하는 것으로 알려져 있다.
침윤암은 악성 표피세포가 기저막을 뚫고, 간질 내로 침투하면서 일어나며, 계속 자라게 되면 임상적으로 눈에 보이는 병변이 되고, 자궁경부 옆조직이나, 질, 자궁 내막까지 퍼지고 계속해서 골반벽과 방광, 직장까지 침범하게 된다.
전이는 대개 임파계를 따라 일어나는데, Fuller 등(1982)은 431환자를 분석하여 IB기에서 15%, IIA기에서 22%의 림프절 양성율을 보고하였으며, 대동맥주위(부대동맥) 림프절 양성율은 IB에서는 6%, IIA에서는 12%, IIB에서는 19%, IIIB에서는 29%이다.
혈행성 전파는 초기에는 비교적 드물지만 진행될수록 위험이 증가한다.
병리학적 특성
육안적 특성
상피내암과 미세침윤암은 대개 질확대경 검사 및 생검으로 진단되며 육안적 이상은 보이지 않는다. 육안적 병소는 내장성(Endophytic)과 외장성(Exophytic)으로 나뉘는데, 내장성 종양은 자궁경관 내부로 자라나 팽창하여 술통형 병소를 형성한다. 이러한 종양은 대개 횡직경이 6cm 이상이며 특별한 치료 방침이 필요하다.
외장성 종양은 외자궁경부에 용종(Polypoid) 종괴를 형성한다.
현미경적 특성
자궁경부암의 대부분은 편평상피세포암이며 비각질화 대세포, 각질화 대세포, 비각질화 소세포로 분류된다. 선암은 내자궁경 원추세포에서 기원하며 자궁경부암의 10% 정도를 차지한다.
선편평상피세포암은 2-5%를 차지하며 악성선암과 악성편평세포암의 혼합체이다. 투명세포암, 유리세포암 드물게 관찰되지만 대개 미분화 세포로 되어있다.
임상 양상
자궁경부암은 자궁경부의 편평원주상피세포결합부(squamocolumnar junction)에서 발생하며, 이형성증과 상피내암이라는 전구병변이 선행된다.
대부분의 학자들이 이형성증에서 상피내암을 거쳐 침윤암으로 진행한다는 점에는 동의하고 있으며, 경과 시간에 대하여는 이견이 있으나 대개 10년 정도로 추정하고 있다.
상피내암 환자가 치료를 받지 않는 경우 10년 후에 30% 정도에서 침윤암이 발생하는 것으로 알려져 있다.
침윤암은 악성 표피세포가 기저막을 뚫고, 간질 내로 침투하면서 일어나며, 계속 자라게 되면 임상적으로 눈에 보이는 병변이 되고, 자궁경부 옆조직이나, 질, 자궁 내막까지 퍼지고 계속해서 골반벽과 방광, 직장까지 침범하게 된다.
전이는 대개 임파계를 따라 일어나는데, Fuller 등(1982)은 431환자를 분석하여 IB기에서 15%, IIA기에서 22%의 림프절 양성율을 보고하였으며, 대동맥주위(부대동맥) 림프절 양성율은 IB에서는 6%, IIA에서는 12%, IIB에서는 19%, IIIB에서는 29%이다.
혈행성 전파는 초기에는 비교적 드물지만 진행될수록 위험이 증가한다.
진단
정기적인 자궁경부 세포진 검사로 조기에 발견할 수 있으며, 사망율을 낮출 수 있다고 알려져 있다. 자궁경부암 발생의 ‘저위험군’은 성관계가 없었거나 자궁 적출술을 시행 받았거나 정규 검사에서 이상 소견없이 60세에 도달한 사람들이며, ‘고위험군’에는 조기 성관계, 다수의 성 파트너를 가진 여성들이 포함된다. 세포진 검사는 민감도가 낮아 위음성율이 8-50%로 보고되고 있는데 위음성율을 줄이는 가장 중요한 것은 적합한 방법으로 도말을 시행하는 것이다.
즉, 검체를 Cytobrush 및 Spatula를 사용하여 자궁경부 변형대(Transformation Zone) 및 내구에서 채취하여 도말 후 즉시 고정하는 것이 중요하다. 질확대경은 비정상 도말을 평가하기 위해 추천되는 방법으로 조준 생검을 병행할 수 있다. 질확대경이 부적절하다면 자궁경부 원추 생검을 시행해야 하는데 절제 조직은 전체 변형대를 포함해야 한다.
이 방법은 세포진 검사에서 악성이 나왔거나 질확대경 검사가 부적절하였거나 병변이 육안적으로 보이지 않을 때 시행하며, 미세 침윤암 환자, 침윤 깊이를 정할 수 없는 환자의 경우에도 시행한다.
임상적 평가 및 병기 설정
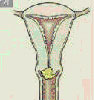
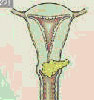
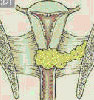
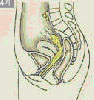
자궁경부암의 병기, 국가암정보센터 자료
| 병기 | 0기 | 1기 | 2기 | 3기 | 4기 |
|---|---|---|---|---|---|
| 5년 생존률 | 95% 이상 | 80~95% | 60~80% | 30~40% | 5% 이하 |
|
|
|
|
||
| 자궁경부 상피내암 | 자궁경부에 국한된 경우 | 병변이 자궁경부를 벗어났으나 골반벽에 도달하지 않은 상태 | 병변이 골반벽에 도달하거나 질하부 1/3까지 침범한 상태 | 병변이 진성골반을 벗어났거나 방광이나 직장점막을 침범한 상태 |
치료
환자의 연령과 건강상태, 암의 파급정도, 동반된 합병증의 유무 등에 따라 부인암 전문의가 치료방사선과 전문의와 상의하여 적절한 치료 방법을 결정한다.
일차적인 치료 방법에는 수술과 방사선 치료가 있다. 방사선치료는 모든 병기에서 시행할 수 있고 수술은 자궁경부암 I기와 IIA기에 한해서만 시행하고 있으나 최근 그 이상 병기의 국소전이성 자궁경부암에서는 수술전 보조항암화학요법에 대한 시도가 이루어지고 있다. 자궁경부암 I기에서 방사선치료 또는 근치적 자궁절제술(Radical Hysterectomy) 시행 후 5년 생존율은 양쪽 모두 약 85% 정도로 보고되어 있는데, 국내 문헌보고에서도 5년 생존율은 IB기에서 약 85-90%이며 IIA기에서는 약 75%로 알려져 있다.
Currie(1971)는 근치적 자궁절제술을 시행한 522예에 대한 연구에서 5년 생존율을 I기 86.3%, IIA기 75.0%, IIB기 58.9%, III-IV기에서는 34.1% 이었으며, I기와 IIA기 에서는 수술과 방사선치료 사이에 성적 차이는 없었으나 다음과 같은 경우에는 방사선보다는 수술이 더 적절하다고 하였다.
- 젊은 여성에서 난소기능 보존
- 질의 성기능 보존(위축 방지)
- 임신에 합병된 자궁경부암
- 장의 염증성 질환 동반
- 방사선 치료를 받은 과거력
- 골반장기염 동반
- 자궁부속기 종양 동반
- 환자 선호시
 Banner Title
Banner Title
